La contraception reste encore majoritairement imposée aux personnes qui disposent d’un utérus. Pourtant, ces dernières ne sont fertiles qu’une fois par mois, alors que les personnes qui ont un pénis le sont 365 jours par an. Or, d’autres solutions contraceptives existent. Et depuis longtemps pour certaines. On est allé à la rencontre de Strasbourgeoises et de Strasbourgeois, pour parler anneau thermique et vasectomie.
Souvent présenté à tort comme des solutions contraceptives “masculines”, les méthodes qui existent concernent en réalité toutes les personnes disposant d’un pénis, comme certaines femmes transgenres par exemple. Sur le site de la Haute autorité de santé, seules trois méthodes sont listées : le préservatif, la vasectomie et le retrait. Mais il en existe au moins une autre : la méthode thermique.
Une prise de conscience : la charge mentale de la contraception
« Je pensais que, vu que j’étais fertile tout le temps et ma partenaire juste une fois par mois, la contraception serait plus efficace si c’était elle qui la prenait » avoue Christophe, 33 ans. Mais voilà, sa partenaire ne parvient pas à trouver un moyen contraceptif qui lui convient. Elle lui suggère alors de se renseigner sur l’anneau thermique : « Je n’y aurais peut-être pas pensé seul » admet-il.
C’est le même processus pour Thomas, 28 ans. « Ma copine en avait marre des contraceptions qu’on lui proposait » se souvient-il. Souvent orientées vers la pilule ou les stérilets, c’est le plus souvent aux personnes qui disposent d’un utérus de prendre en charge la contraception. Une charge mentale et financière, qui semble encore aujourd’hui répartie de façon particulièrement inégalitaire. David, qui utilise le pronom elle, fait le même constat. « Ma copine ne voulait plus de contraception hormonale, donc elle a eu recours au stérilet, mais les risques de grossesse non désirée était encore de 2% » se souvient-elle.
La prise d’une pilule ou la pose d’un stérilet ne permet pas en effet, d’éviter tout risque de grossesse non désirée. S’il est en cuivre, le stérilet offre au moins l’avantage de ne pas diffuser d’hormones dans le corps. Mais sa pose est douloureuse et lors des règles, l’intensité des crampes et du flux est souvent démultipliée. Quant aux contraception hormonales, elles favorisent la coagulation du sang (donc les risques de thrombose et d’AVC), peuvent susciter des changements d’humeur ou une prise de poids et augmentent les risques de cancers du sein, du col de l’utérus et du foie, entre autres.
À lire ou relire : “Olivier Véran annonce que la contraception sera gratuite pour toutes les femmes jusqu’à 25 ans“
« Même si je n’avais pas de partenaire régulier, je voulais avoir le contrôle sur ma contraception » explique de son côté Dominique. Elle préfère que la contraception ne soit pas un sujet de débat avec ses futurs partenaires et réalise qu’elle peut prendre les choses en main elle-même. Par ailleurs, il faut rappeler que si l’anneau thermique et la vasectomie permettent d’éviter une grossesse non-désirée, les maladies sexuellement transmissibles elles, ne peuvent qu’être évitées grâce au port d’un préservatif interne ou externe.
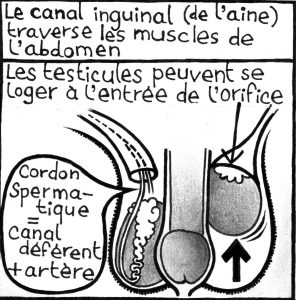
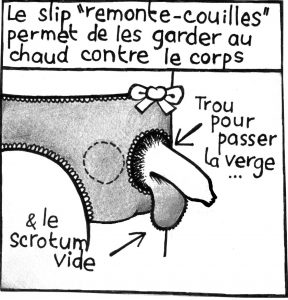
Un solution réversible : l’anneau thermique
Cela fait un an et demi que Christophe utilise l’anneau thermique. « Je me suis renseigné et j’ai commandé en ligne » se souvient-il. Avant de commencer à le porter, il doit faire un spermogramme. Réalisé en laboratoire, ce test évalue la vitalité, la forme, la mobilité et le nombre de spermatozoïdes présents dans le sperme : c’est en quelque sorte un bilan de fertilité. « Une fois que tu as fait le test, il faut porter l’anneau thermique pendant trois mois avant que ça soit efficace » explique Christophe.
Les trois mois correspondent au cycle de production des spermatozoïdes. Car le fonctionnement de l’anneau repose sur la chaleur, qui stoppe cette production. En remontant les testicules, leur température augmente, ce qui empêche la production de spermatozoïde. Il faut le porter entre 14 et 16 heures par jour, tous les jours. Une fois qu’il est porté quotidiennement, il faut aller faire des spermogrammes tous les trois mois, pour s’assurer qu’il continue de fonctionner correctement.
© www.contraceptionmasculine.fr
« C’est perturbant au début, mais on s’habitue vite » explique Christophe. « Et l’inconfort n’a rien à voir avec les risques de kystes que prend ma copine si elle se remet à prendre sa contraception » estime-t-il. Thomas aussi a ressenti une gêne au début et a eu besoin de s’adapter. « Il faut s’ajuster pour voir quand le porter et je l’enlève lorsque je fais du sport intensif » indique le jeune homme.
« J’ai choisi cette méthode parce qu’elle est réversible et que les méthodes chimiques pour hommes ne sont pas développée, » ajoute Christophe. Il en parle régulièrement avec ses amis et gardera cette méthode de contraception jusqu’à ce que lui et sa partenaire décident de vouloir procréer. « Et je ne suis même pas sûr que je voudrais des enfants » affirme-t-il.
L’anneau thermique coûte une cinquantaine d’euros et les spermogrammes, lorsqu’ils ne sont pas prescrits, coutent environ 20 euros. Un médecin généraliste peut cependant les prescrire. « Il faut juste trouver un laboratoire qui réalise le test » nuance Thomas. Ce qui peut être parfois difficile lorsqu’on habite en dehors des grandes villes.
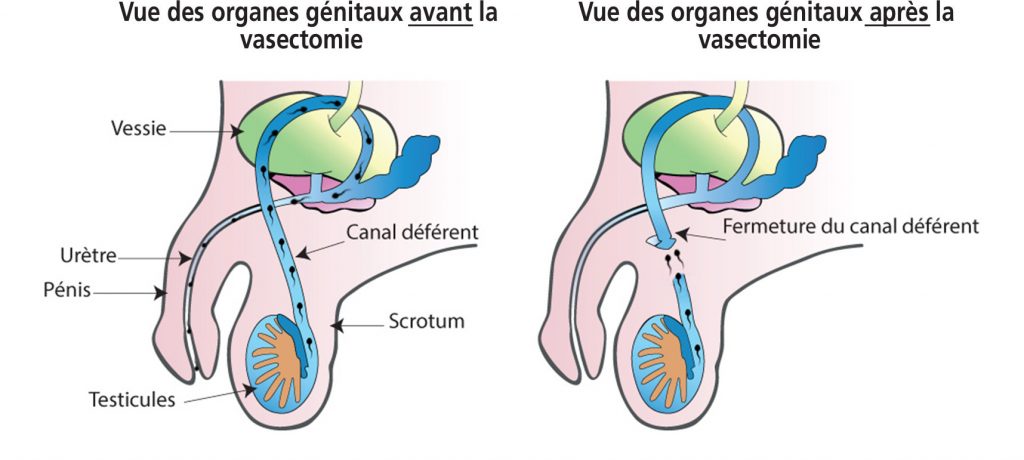
Une solution moins réversible : la vasectomie
Dominique sait qu’elle ne veut pas d’enfant. Après quelques recherches personnelles et des conseils d’une amie sage-femme, elle se tourne d’abord vers l’anneau. « Mais lors d’un rendez-vous avec mon urologue, j’en profite pour lui dire que j’aimerais avoir recours à la vasectomie » se souvient-elle. À 27 ans et sans enfant, la jeune femme s’attend à un refus de la part de son médecin. « Mais il s’est contenté de me donner des informations légales, et m’a donné rendez-vous quatre mois plus tard. »
Un rendez-vous qui semble avoir été plus compliqué pour David, 29 ans à l’époque. La médecin cherche à savoir si elle est en couple, si sa partenaire est au courant, si elle la soutient dans son choix. « Je comprends qu’on me pose des questions mais pas celles-ci » poursuit David. David a ensuite dû patienter quatre mois après son premier rendez-vous : “Pour voir si on ne change pas d’avis“ explique-t-elle. Ce délai de réflexion, est en fait une obligation légale : “C’étaient quatre mois très longs, je faisait un compte rendu chaque mois sur comment je me sentais par rapport à la vasectomie » se souvient-elle. Lorsqu’elle retourne voir l’urologue, sa décision est la même : elle veut avoir recours à la vasectomie.
Après ce second rendez-vous, elle doit passer des tests pour voir si ses canaux déférents sont fonctionnels. Les canaux déférents (ou spermidutes), sont les conduits qui relient les testicules à la prostate. Ils mesurent entre 40 et 45 centimètres. Lors d’une vasectomie, deux centimètres sont coupés de chaque côté et cousus pour qu’ils ne puissent pas se rejoindre à nouveau. « J’ai deux petits cicatrices » explique David.
Dominique a appréhendé sereinement son opération. « J’étais sûre de mon choix et ça a même décontenancé l’urologue » se souvient-elle. Après avoir passé quelques heures à l’hôpital, elle a pu rentrer directement chez elle, avec comme seule consigne de se reposer. « C’était un peu enflé pendant deux à trois semaines, mais c’est tout » décrit-elle. Pour David également, la convalescence se passe bien.
Un retour en arrière possible ?
Parfois, la vasectomie est réversible. Lorsque Sébastien, 38 ans, veut avoir un nouvel enfant après avoir effectué un vasectomie, son urologue lui explique qu’avant d’avoir recours à d’autres modes de procréation, il doit faire une vasovasostomie. L’opération relie les canaux sectionnés lors de la vasectomie. Elle fonctionne dans 75 à 85% des cas, même si les chiffres varient (de 72 à 96% dans une étude de 2009 par exemple).
« C’est une opération plus lourde que la vasectomie, » explique Sébastien. Il faut opérer les testicules, pour voir si les spermatozoïdes sont encore produits. Puis une fois que la fertilité est avérée, les canaux déférents sont recousus. « J’ai eu entre dix et quinze points de suture, je suis resté cinq jours à l’hôpital et le mois suivant a été difficile » se rappelle-t-il. Mais grâce à cette opération, il donne naissance avec sa compagne à son troisième enfant, un an après l’intervention.
Sébastien pensait pourtant que la vasectomie était définitive. « Ça m’a soulagé de pouvoir faire un troisième enfant sans lancer une procédure médicale lourde, » explique-t-il. Il regrette toutefois : “Les médecins me reprochaient de ne pas avoir ce que je voulais.“
Car après avoir eu son troisième enfant, Sébastien est à nouveau confronté à la peur d’une grossesse non désirée. « Ma compagne supportait mal sa contraception, alors j’ai fait une seconde vasectomie. » Cette fois-ci, le médecin lui précise qu’elle ne sera pas réversible et Sébastien se fait opérer à nouveau en Juillet 2020.
Le retrait : une méthode peu fiable
Parmi les solutions listées par la Haute autorité de santé, figure également celle du retrait. “Lors d’une relation sexuelle avec pénétration, le partenaire se retire avant l’éjaculation afin d’éviter que le sperme ne soit en contact avec le vagin ou la vulve de la partenaire” explique le site canadien sosgrossesse.
Cette méthode, que certains refusent de considérer comme une contraception au sens strict du terme, serait fiable à 96% lorsqu’elle serait effectuée parfaitement. Effectuée normalement, elle serait seulement fiable à 76%. En cause, la présence de spermatozoïdes dans le liquide pré-éjaculatoire, et la difficulté à prévoir le moment exact de l’éjaculation, qui reste un réflexe.

Et la pilule alors?
Certains laboratoires travaillent aussi à l’élaboration de solutions hormonales. En Australie par exemple, le gouvernement parle d’injection hormonales contenant de la progestérone et de la testostérone et stoppant la production de spermatozoïde. Il est bien précisé que cette méthode, si elle est prometteuse, n’est pas encore disponible dans le pays.
En France, il est possible de se faire prescrire une méthode contraceptive hormonale, qui a été approuvée par l’Organisation mondiale de la santé (OMS). Mais cette dernière, développée par le docteur Jean-Claude Soufir, est limitée à une utilisation de 18 mois et n’est effective qu’après trois mois. Elle consiste en une injection intramusculaire hebdomadaire d’énanthate de testostérone.
En 2019, l’organisation internationale Endocrine Society affirmait qu’une pilule contraceptive contenant également des hormones avait été testée avec succès sur des humains. En 2018 déjà, une autre pilule avait passé des tests concluants, connue du grand public sous le nom de DMAU. Le laboratoire de Stephanie Page à l’Université de Washington travaille toujours sur le sujet. En France, il n’est toujours pas possible aujourd’hui de se faire prescrire une pilule contraceptive lorsqu’on a un pénis.














Attention à ne pas diaboliser la pilule oestro progestative, qui augmente certes légèrement les risques de cancer du col de l’utérus et du sein mais diminue ceux de cancer de l’endomètre, de l’ovaire et du côlon. Quant aux risques de thromboses, ils augmentent surtout en cas de facteurs de risque associés (tabagisme, migraine avec aura) et ne devraient pas être prescrits dans ce cas, mais ce risque est quasi similaire à l’absence de prise de pilule oestro progestative c’est à dire extrêmement faible en absence de ces facteurs